“Prião” é um termo utilizado para descrever o misterioso agente infecioso responsável por várias doenças neurodegenerativas que se manifestam em mamíferos. A palavra deriva de “partícula proteínica infeciosa” e foi o termo cunhado em 1982 por Stanley B. Prusiner (Prémio Nobel de Medicina em 1997) para se referir ao agente infecioso que causava o scrapie das ovelhas, o kuru e a doença de Creutzfeldt-Jakob (CJD) em humanos, e encefalopatia espongiforme bovina (EEB) das reses. As doenças priónicas sempre existiram, mas de modo geral a sua incidência na população é extremamente baixa.
Na década de 1980, vacas que tinham consumido rações contaminadas com cadáveres de ovelhas afetas por scrapie desenvolveram a EEB. Em meados da década de 1990, humanos que tinham comido carne de vacas doentes manifestaram uma variante de doença de CJD, que recebeu o nome de “doença das vacas loucas”.
O agente infecioso é uma proteína que se encontra nas membranas de células normais (PrPc), principalmente do Sistema Nervoso Central. Nestas doenças, a proteína adota uma configuração distorcida (PrPsc), que se une a outras proteínas vizinhas, induzindo uma alteração de configuração que causa uma reação em cadeia e favorece a geração de novas proteínas infeciosas. Comer carne de vacas doentes pode provocar que a proteína priónica normal se dobre de maneira atípica, originando a isoforma alterada. Também se pensa que a doença se transmitiu a pacientes que receberam transplantes de córnea e de dura-máter de dadores doentes com a proteína anómala. De igual forma, contabilizam-se alguns casos excecionais de transmissão por via iatrogénica, através do uso de dispositivos médicos contaminados com resíduos orgânicos de pessoas afetadas, mas que não representam sequer 1% dos casos contabilizados desde 19501. Estas doenças possuem períodos de incubação muito longos com sintomatologia muita variada no tempo, que conduzem a uma degradação neurodegenerativa extrema nos últimos estádios da doença que termina com a morte do paciente.
A PrPsc é muito resistente aos métodos de desinfeção e esterilização convencionais, e a sua resistência pode aumentar devido à utilização de agentes fixadores se as proteínas não tiverem sido eliminadas de forma eficaz nas etapas iniciais do reprocessamento.
Alguns países implementaram regulamentos específicos para garantir a eliminação/inativação das proteínas priónicas dos dispositivos médicos. Todas elas se baseiam na deteção dos pacientes de risco (confirmados, sintomatológicos ou com condicionantes genéticas) e na atenção específica das cirurgias relacionadas com o Sistema Nervoso Central (tecidos de alto risco): cérebro, medula espinal ou parte posterior do olho. Mostramos alguns exemplos básicos:
- Sempre que for possível, utilizar dispositivos médicos de utilização única.
- Se não for possível, o dispositivo médico deve permanecer retido/em quarentena até se poder confirmar a ausência de risco, ou ser destruído caso se confirme a sua contaminação.
- Utilização de processos que experimentalmente tenham demonstrado a capacidade de inativar o prião, destruindo a proteína.
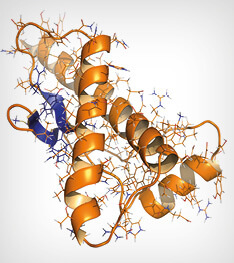
Proteína priónica humana (hPrP), estrutura química. Associada a doenças neurodegenerativas, incluindo kuru, EEB e Creutzfeldt-Jakob. Representação animada Cartoon & Wireframe. Coloração da estrutura secundária (folhas azuis, hélices cor de laranja)
A avaliação da inativação priónica baseia-se em complicadas experiências in vivo. A utilização de hipoclorito de sódio a determinadas ppm, hidróxido de sódio, detergentes alcalinos de pH elevado, alguns ciclos de esterilização a baixa temperatura e a utilização combinada desses detergentes alcalinos com ciclos de baixa temperatura revelaram a sua eficácia. Esta deve-se demonstrar em condições muito bem definidas: concentração, temperatura, tempos de exposição, etc., e só são válidas para estas circunstâncias. Os ciclos de vapor a 134 ºC/18 minutos possuem uma grande eficácia, embora a ativação possa não ser completa. Por isso, recomenda-se a utilização de uma etapa de limpeza alcalina prévia para instrumental utilizado em tecidos de risco.
Alguns métodos de esterilização, limpeza e desinfeção podem favorecer a fixação proteica nas superfícies dos instrumentos cirúrgicos: álcool, glutaraldeído, calor seco, óxido de etileno ou outros agentes esterilizantes de tipo aldeídico. Os países com regulamentação específica sobre priões podem desaconselhar o uso destes métodos ou exigir um procedimento prévio, não fixador, antes de aplicar essas tecnologias, por exemplo, o uso de detergentes alcalinos de pH elevado em que o fabricante declare a sua capacidade inativante.
Para concluir, alguns países podem estabelecer as suas próprias regulamentações no que concerne aos métodos e níveis de deteção de proteína residual nos dispositivos médicos, aplicando níveis e precauções adicionais para instrumental utilizado em tecidos de alto risco. Por exemplo, as recomendações do HTM 0101 britânico de 2017 estabelecem níveis abaixo de 5 µg de proteína residual para material de risco e inferior a 8 µg para o resto. A implementação de métodos de deteção proteica pode ser uma grande ajuda dentro das RUMED para estabelecer uma avaliação do risco.
1 Human prion diseases: surgical lessons learned from iatrogenic prion transmission. David J. Bonda et col. Neurosurgical Focus. 2016 Jul; 41(1): E10.
Outras fontes utilizadas:
- Guias da WFHSS 2019: https://wfhss-guidelines.com/reusable-medical-device/
- Reducing the risk of transmission of Creutzfeldt–Jakob disease (CJD) from surgical instruments used for interventional procedures on high-risk tissues Interventional procedures guidance [IPG666] Data de publicação: janeiro de 2020. NICE: National Institute for Health and Care Excellence
- Health Technical Memorandum (HTM) 01-01 on the management and decontamination of surgical instruments (medical devices) used in acute care. Março 2013: Hygiene requirements for the reprocessing of medical devices. Recommendation of the KRINKI at the RKI and NfArM Bundesgesundheitsbl 2012 · 55:1244-1310.
- World Health Organization. Infection control guidelines for transmissible spongiform encephalopathies. Relatório de uma consulta da OMS, Genebra, Suíça, 23-26 março, 1999. (http://www.who.com)

Últimos comentários